関節痛の原因となる関節の軟骨を再生させる技術を、米国のスタンフォード大学研究チームが開発した。この技術の特徴は、関節の表面をわずかに傷つける「マイクロフラクチャー」と呼ばれる技術とサイトカインの利用を組み合わせた技術です。
はじめに、関節の仕組みと関節軟骨がすり減ることによって起こる変形性関節症について説明し、その後、このスタンフォード大学研究の概略を紹介します。
なお、現状は基礎研究の段階で実際に患者での臨書研究の段階にはまだ至っていません。
1. 関節のしくみ
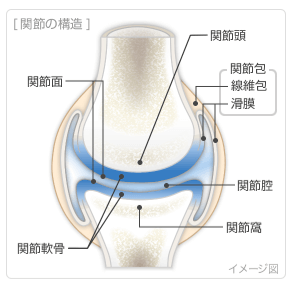
関節は、下の図のように一方が凸(関節頭)、もう一方が凹(関節窩)となる骨で構成され、骨と骨の間のすき間(関節腔)があるものをいいます。関節となる面は「関節軟骨」で覆われ、関節の周囲は「関節包」で包まれています。関節包の内側にある「滑膜」が「滑液」を分泌し、関節腔を満たしています。
関節軟骨は、骨と骨が直接ぶつからないようクッションのような役割を持っています。また、関節包に満たされた滑液は軟骨に栄養を供給するとともに、骨同士の摩擦をはじめとする衝撃を吸収し、関節をなめらかに動かす働きを持っています。
2. 変形性関節症の原因
変形性関節症に最もなりやすい部位が膝です。加齢とともに発症頻度が高くなります。
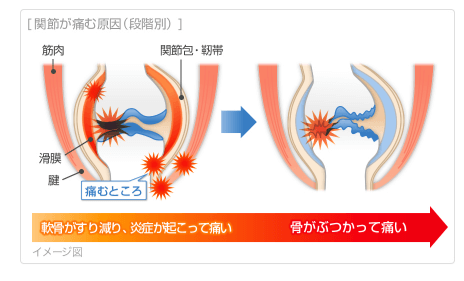
膝を酷使すると、膝のまわりの腱や筋が張って、歩き始めなどに痛みを感じるようになります。さらに長年に渡って膝に負担をかけ続けると、膝への衝撃を吸収する関節軟骨や半月板が徐々に変性したりすることなどによって炎症が起こり、腫れて熱を持ったり、膝に水がたまったりします。
炎症が慢性的になると関節包が硬くなって十分に機能しなくなり、膝の曲げ伸ばしがしにくくなります。関節軟骨がすり減ってなくなってくると、立ち上がったり、階段の上り下りなどの際に骨同士がぶつかって、痛みが起こるようになります。
肥満によって膝に負荷をかけている人や、激しいスポーツで膝を酷使している人などは、発症が早まる傾向があります。また、加齢と共に関節軟骨の柔軟性が失われてきますので、注意が必要です。
3. 変形性関節症の治療法の現状(選択肢)
関節の痛みに対しては、短期的な治療法として、抗炎症剤、ステロイド注射、理学療法などがありますが、最終的に人工関節置換術が必要になる患者さんも多くいます。
医師から変形性関節症と診断されたら、考えられる治療法の選択肢や、その中で現在の状態(重症度)に最も適しているものはどれかについて、医師と話し合う必要があります。
治療法の選択肢は以下があります。
- 関節の筋力や柔軟性を高める関節と筋肉を使った運動
- 関節の変性疾患に対する抗炎症剤
- 滑膜切除術(関節を覆っている組織(滑膜)の炎症を起こした部分を切除する手術)
- 骨切り術(関節近くの骨を切り、関節の向きや角度を矯正することで、傷んでいる部分への負担を軽減する手術)
- 人工関節置換術(変形した関節の表面を取り除いて人工関節に置き換える手術で、重度の変形性関節症に対して行われます。関節全体を人工関節に置き換える方法と、関節の一部だけを置き換える方法があります。)
4. スタンフォード大学の研究
成人の軟骨が再生しない理由として、そこに骨格幹細胞があまりないことが挙げられます。研究チームはマウスの実験で微小骨折によって、骨格幹細胞を活性化させることが確認しました。骨髄の中にある骨格幹細胞は、骨だけでなく線維芽細胞や軟骨などに分化する能力があります。
そこで、わざと骨を傷つけることで、再生能力のある幹細胞をどうにか軟骨の再生に利用できるか検討しました。研究者たちは、関節の表面に小さな穴を開けるマイクロフラクチャーという技術でわずかな“傷害”を引き起こすことで、関節の軟骨を再生する方法を考え出した。そして活性化した幹細胞がどのように働いているか検討しました。
マイクロフラクチャー技術は関節内に新しい組織の形成を促すが、この組織はもともとの軟骨とは異なるものでした。マイクロフラクチャーの結果、線維性軟骨と呼ばれるものができます。
これは天然の軟骨というよりは、実際には瘢痕(はんこん)組織のようなものである。瘢痕組織とは、傷が治っていく過程で傷の欠損部を埋める肉芽組織が形成され、それが最終的に“治癒”したものとして安定した傷跡になった組織のことです。
こうしてできた“軟骨”は、本来の軟骨のようなしなやかさや弾力性には欠け、劣化も早いという。骨格幹細胞は、いくつかの段階を経て骨になる。新たに形成された組織は骨として成熟する前に、まず軟骨の段階を経る必要があることがわかりました。
それならば、新しくできた軟骨が骨に発達する前に、この成熟プロセスを停止させてしまえばいいです。
研究者らは、マイクロフラクチャー後に幹細胞を骨へと分化するよう促すために、骨形態形成たんぱく質2(BMP2)と呼ばれる強力な分子を使用しました。
その後、骨形成に重要なシグナル伝達分子である血管内皮増殖因子(VEGF)をブロックし、このプロセスを中断させた。この結果、彼らの実験で最終的に形成されたのは、もともとの軟骨と同じ種類の細胞でできた、同等の機械的性質をもつ軟骨でした。
5. 今後の課題
今後の課題は、マイクロフラクチャーによる軟骨再生技術が人間でも機能するかどうかでしょう。
研究チームはすでに、ヒトの骨格幹細胞の骨の分化を誘導して軟骨の発達段階で停止させられることに、ヒトの組織を移植したマウスの実験で確認しています。加えて、骨格幹細胞を軟骨に分化させるために必要な「BPM2」と「VEGF」は、米食品医薬品局(FDA)によってすでに承認されているといいます。
だが、ヒトで臨床試験を始める前に、まずはマウスよりも大きな動物で同様の実験をする必要があります。研究者らはヒトの指などの小さな関節から実験を始め、それから膝といったより大きな関節に移行する予定です。
キーワードの補足説明:
マイクロフラクチャー
限局した比較的小さな軟骨損傷に対して効果的な方法です。軟骨損傷部の骨に非常に小さな幾つかの穴をつくることにより軟骨組織の下の骨髄を刺激し軟骨様組織の再生を促進する方法です。限局した比較的小さな軟骨損傷に対して効果的な方法です。一部の医療機関ですでにマイクロフラクチャーを利用した手術が行われています。
BMP-2(Bone morphogenetic protein-2/骨形成タンパク質2)
BMP-2は、TGFB(トランスフォーミング増殖因子)スーパーファミリーのメンバーです。BMP-2は、初期の胚発生において骨形成および骨再生を誘導します。[
VEGF(Vascular Endothelial Growth Factor/血管内皮増殖因子)
血管内皮増殖因子(VEGF)は、下垂体foliculo-stellate(星状濾胞)細胞の培養液より単離された血管内皮細胞に特異的に作用する増殖因子です。また、相前後して報告された腫瘍細胞由来の血管透過性亢進因子VPFとVEGFとは、クローニングの結果、全く同一の遺伝子産物であることが判明しています。VEGFは、血管内皮細胞の増殖を始めとした血管新生過程の促進、血管透過性の亢進作用を有することから、血管新生が重要な役割を果たす各種疾患との関連が推定されています。実際、固形腫瘍患者血清中でVEGFの産生増大が観察されており、癌の増悪機転への密接な関与が示唆される。この他、糖尿病性網膜症にみられる異常血管新生、関節リウマチの炎症巣、あるいは創傷治癒過程におけるVEGFの動態も注目されています。