1. iPSで国内初のがん治療、千葉大などが治験実施、移植成功
人工多能性幹細胞(iPS細胞)からナチュラルキラーT(NKT)細胞を作り、頭頸部(とうけいぶ)がんの患者に移植する医師主導治験を、千葉大と理化学研究所のチームが始めました。iPS細胞を使ったがん治療は国内で初めて。
2. この治験の概要
iPS細胞から作るのは「ナチュラルキラーT(NKT)細胞」と呼ばれる免疫細胞。がんを攻撃するほか、他の免疫細胞の働きを高める作用がある。治験では、健康な人の血液に含まれるNKT細胞からiPS細胞を作って大量に増やし、再びNKT細胞に変化させる。そのNKT細胞を2週間おきに計3回、がん部位近くの動脈に投与する。
千葉大によると10月14日、1人目の患者に最初の移植を実施し、成功した。経過を慎重に確認し、2回目以降の移植を実施する。
治験の対象は手術や抗がん剤の投与など標準治療を受けた後の患者4~18人。治験期間は2年間で、副作用などの安全性や効果を確かめる。
千葉大はこれまで、患者自身のNKT細胞を体外で増やして患者に戻す臨床研究を実施し、一部の患者で頭頸部がんが小さくなる効果があった。しかし、NKT細胞は人の血液中に0・01%程度しか存在しない上、がん患者由来の細胞は十分な量まで増えにくく、1回の投与が限界だった。
これに対して健康な人のNKT細胞から作ったiPS細胞は増えやすく、これを活用することで大量に安定したNKT細胞を確保できるという。
第三者由来の細胞を投与することで過剰な炎症反応など副作用の懸念もある。研究チームの本橋新一郎・千葉大教授は「まずは患者の安全性を第一に慎重に進めていきたい」と話した。
頭頸部がんは鼻や口、のど、あご、耳などの部位にできるがんの総称で、がん全体の5%を占める。チームは治験で安全性や有効性が確認されれば、肺がんなど患者が多いほかのがんへの応用も視野に入れている。
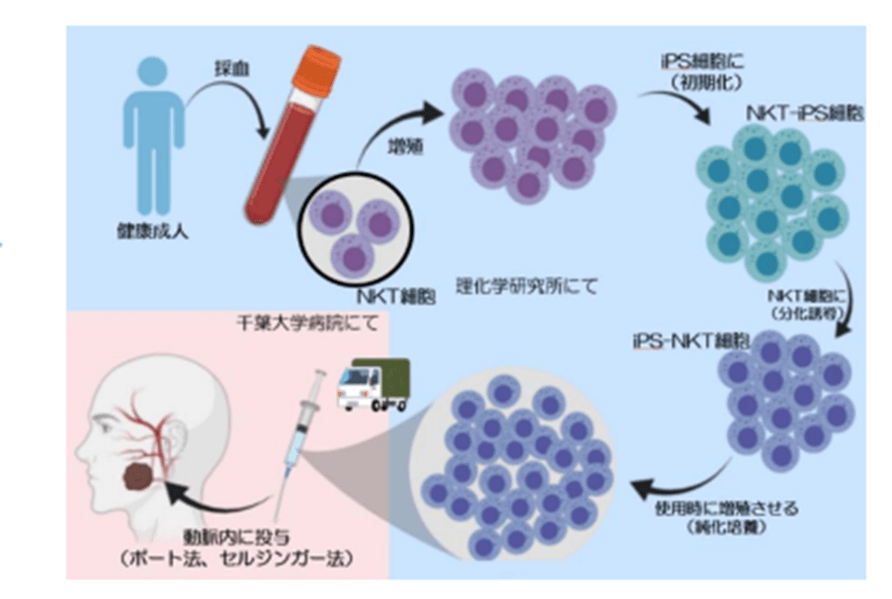
3. iPS-NKT細胞を腫瘍栄養動脈内にカテーテルを用いて到達させて投与するまでの流れ
以下に流れを示します。
- 健康成人からNKT細胞を採取し、増殖させる
- このNKT細胞に、山中教授らが発見した初期化因子の遺伝子(Oct-3/4、Sox2、Klf4、c-Myc)を導入し強制的に発現させることにより、NKT-iPS細胞を作製する
- NKT細胞へ分化誘導させiPS-NKT細胞とする
- 使用時にこの細胞を純化培養させる
- iPS-NKT細胞をポート法とセルジンガー法を使って、腫瘍栄養動脈内にカテーテルを用いて到達させ投与する
図 健康成人からNKT細胞を採取し、iPS-NKT細胞をがん患者に投与するまで引用:2020年 6月29日千葉大学医学部附属病院. 理化学研究所.日本医療研究開発機構(AMED)からのニュースリリース
キーワードの補足説明
NKT細胞
NKT細胞は、がん細胞を直接殺傷する能力をもつと同時に、他の免疫細胞を活性化させるアジュバント作用をもつ免疫細胞です。活性化すると、多様なサイトカインを産生し、自然免疫系に属するNK細胞の活性化と樹状細胞の成熟化を促します。成熟した樹状細胞は、更に獲得免疫系に属するキラーT細胞を増殖・活性化させることで、相乗的に抗腫瘍効果が高まります。また、自然免疫系を同時に活性化させることで、T細胞では殺傷できないMHC陰性のがん細胞に対しても殺傷能を持つことは、本剤のユニークな特徴の一つとなります。
このように高い抗腫瘍効果が見込まれるNKT細胞ですが、ヒト末梢血中T細胞のうち0.01%-0.1%しか存在しないため、患者自身のT細胞を用いるキメラ抗原受容体遺伝子改変T細胞療法(CAR-T)などと異なり、体外に取り出し治療に必要な細胞数まで培養・増殖させることが非常に難しいという課題がありました。そこで理研では統合生命医科学研究センター古関明彦免疫器官形成研究グループディレクターを中心に、この課題を解決する方法として、iPS細胞技術によってNKT細胞への分化能力を持つ多能性幹細胞を無制限に増殖させた後、NKT細胞へ分化誘導することで、治療に十分な質と量、均一な機能と均一な量のNKT細胞をタイムリーに供給することを目指す研究がこれまで進められてきました。
iPS細胞
iPS細胞(人工多能性幹細胞)とは、本来、分化多能性(pluripotency)を喪失している体細胞に特定の遺伝子を導入することによって、人為的に誘導される多能性幹細胞株の総称です。胚盤胞と呼ばれる初期胚の内部細胞塊から樹立されたES細胞(胚性幹細胞)と類似の特徴を示し、分化多能性の定義である三胚葉(外胚葉、中胚葉、内胚葉)や生殖細胞への分化能を保持したまま、培養下で半永久的に自己複製できます。
2006年に京都大学の山中伸弥博士らによって最初の報告がなされて以降、様々な動物種、細胞種を起源とするiPS細胞が樹立されています。ヒトにおいても個々人の生検試料からiPS細胞を作成することが可能であることから、疾患特異的iPS細胞を利用した病態解明や薬剤スクリーニング、再生医療への応用が検討されています。今回のがん治療への応用は新たな分野と言えます。
頭頸部がん
脳、脊髄、眼球などを除いた、首から上にできるがんの総称です。舌がんを含む口腔(こうくう)がん、咽頭(いんとう)がん(上咽頭(じょういんとう)、中咽頭(ちゅういんとう)、下咽頭(かいんとう)) 喉頭(こうとう)がん、上顎洞がんなどの鼻(び)・副鼻腔(ふくびくう)がん、唾液(だえき)腺(せん)がん、甲状腺がん、耳・側頭骨がんなどが含まれます。
治療の現状については、頭頸部がんは単一の疾患ではなく、部位や病理組織学的にも多様です。治療法も、それぞれ異なりますが、外科療法(手術)、薬物療法(化学療法:抗がん剤)、放射線療法を組み合わせた、集学的治療を行うことが一般的です。
がんと診断されてからの生存率(5年相対生存率):口腔・咽頭がんは男性57.3%、女性66.8%、喉頭がんは男性78.7%、女性78.2%、甲状腺がんは男性89.5%、女性94.9%と、がんの種類によって異なります。
ポート
皮膚の下に設置される小さな医療機器。 カテーテル (プラスチックチューブ)によってポートを静脈に接続している。 皮膚の下に、セプタム (シリコン膜)があり、これを介して何度も薬物を注入したり、血液サンプルを採取することが可能となる。患者に通常の穿刺を繰り返すよりも不快感が低い場合が多い。
セルジンガー法
スウェーデンの放射線科医であったセルジンガー先生が考案された血管を露出することなくカテーテルを血管内に挿入し、造影検査、治療を行う方法をいう。