1. 水ほう性角膜症という疾患
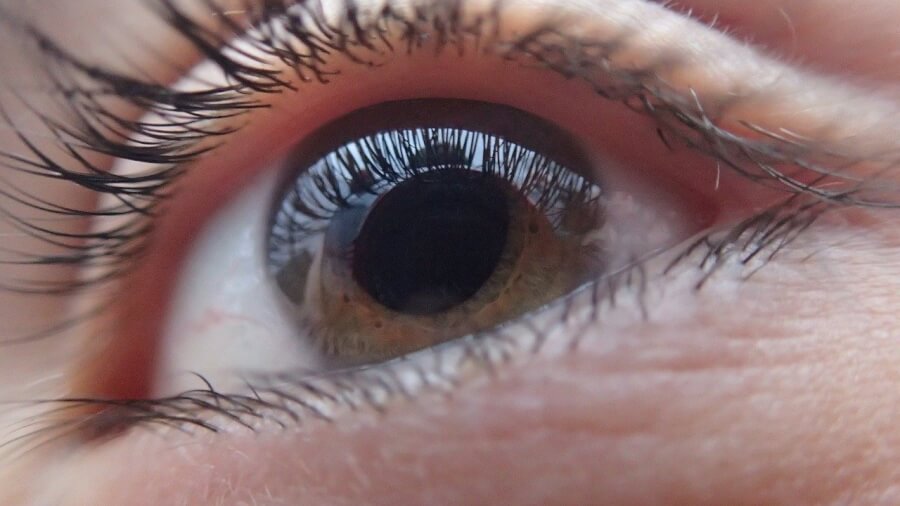
角膜は、眼球内に入る光の入り口で、入ってくる光を屈折するという重要な役割を持っています。
黒目と呼ばれる部分であり、直径が約1 cmくらいで、厚さは中央部で0.5 mmです。
この厚みを維持しているのが角膜内皮細胞ですが、この角膜内皮細胞が障害を受けると、角膜に多量の水がたまってしまいます。
この状態が水ほう性角膜症と呼ばれる疾患で、水がたまった角膜は0.5 mmの厚みが大きくなり、かなりの厚みを持つようになります。
場合によっては、角膜の厚みが1 mmになることもあり、この状態になると角膜はスリガラスのように白く濁り、ものが見えにくくなってしまいます。
水がたまった角膜は浮腫の状態になると共に、角膜表面の角膜上皮が剥がれることがあります。
角膜上皮が剥がれる時には激痛を伴い、見えなくなるだけでなく痛みも伴うという非常に苦しい疾患が水ほう性角膜症です。
水ほう性角膜症は、遺伝性疾患(フックス角膜内皮変性症)や白内障手術の合併症として起こる事が知られています。
これらによって角膜内皮細胞が減少し、角膜に過剰な水分が流入し、発症するとされています。
この水ほう性角膜症の治療のため、慶応大学医学部のグループが、iPS細胞から作った細胞を移植して視力の回復を試みようとしています。
現在は国に実施を申請している段階で、認可が下り次第iPS細胞から作った細胞を患者に移植する臨床研究を行うと発表しています。
一般的に水ほう性角膜症の治療には角膜移植が用いられていましたが、iPS細胞を使った治療との違いはどこにあるのでしょうか?
2. 角膜移植の概要
まず、角膜移植を大まかに説明します。
角膜移植は、表面のみを移植する表層角膜移植と、角膜の全ての層を移植する全層角膜移植、そして角膜内皮を移植する角膜内皮移植があります。
水ほう性角膜症の場合は、表層角膜移植では治療効果が期待できないので、全層角膜移植か角膜内皮移植が選択されます。
この2つの移植のうち、角膜内皮移植は比較的新しい方法であり、現時点では水ほう性角膜症の患者全てに行うことができる手術ではありません。
手術が可能かどうかの検査を経て、可能と判断された場合にのみ角膜内皮移植は行われます。
これらの手術の問題点の1つに、拒絶反応があります。
角膜移植のみならず、他家移植の場合はこの拒絶反応が大きな壁となります。
角膜移植の場合は、他臓器に比べると拒絶反応が起こる確率が低いとされていますが、患者の目の状態にもよっては角膜移植手術の場合は10 %から30 %の確率で起こると言われています。
拒絶反応が起こると、角膜の透明性が低下して光が入りにくくなり、結果として視力低下をまねきます。
この時の視力低下はかなり急激に起こるとされているため、移植後は拒絶反応に備えてステロイド治療などの準備もされます。
ステロイド治療が成功すると、角膜の透明性を回復することができ、拒絶反応を抑えることが可能です。
しかし全ての拒絶反応がステロイド治療などで抑制できるわけではないので、移植後に視力が低下してしまう例は少なくありません。
さらに、角膜移植法の2つ目の課題は、移植時の手術の傷口が大きいため、手術後に、感染、卵子、眼圧の上昇、移植片の接着不良などの課題があります。
現在は、水ほう性角膜症の完全治癒を目標として治療には角膜移植のみが用いられていますが、移植を必要としている患者、約1万人が移植を待っている状態です。
年間、移植を受けられる患者は約2000人で、慢性的に提供される角膜が不足している状況です。
さらに、拒絶反応を考えると、水ほう性角膜症の完全治癒はかなり難しいため、一刻も早く代わりの効果的な治療が期待されている状況です。
3. iPS細胞を使った水ほう性角膜症の治療
iPS細胞を使った治療方法の治療・研究計画を立案し、実行しようとしているグループは、慶応大学の榛村重人准教授を中心とするグループです。
現在は、慶応大学学内の委員会で研究グループの臨床研究計画が承認され、次のステップとして国に実施を申請している段階です。
臨床研究のテーマは「水ほう性角膜症に対するiPS細胞由来角膜内皮代替細胞移植の安全性及び有効性を検討する短索敵臨床研究」という名前で、慶応義塾特定認定再生医療等委員会に提出されました。
この計画では、患者の体から採取した細胞でiPS細胞を作成し、芽の細胞に分化させて治療するのではなく、京都大学iPS細胞研究財団(CiRAF)から提供を受けた医療用iPS細胞を使って行われます。
この事は、iPS細胞を安定供給できるCiRAFから供給された医療用iPS細胞を使うことによって、iPS細胞を使った水ほう性角膜症の治療を、その疾患のスタンダードな治療としようとする狙いがあります。
患者から採取した細胞でiPS細胞を作るという手段も治療としてはあるのですが、患者由来のiPS細胞を樹立するよりも医療用としてストックされているiPS細胞を使った方が効率的と考えたのではないかと予想されます。
少数の患者への治療であれば、患者由来iPS細胞を樹立することもそれほど効率性の低下にはなりませんが、現時点で約1万人が移植を待っている、という状況では、1人の患者の治療にかける時間などのリソースをなるべく低く抑え、治療を一般化させることが長期的に見て患者の利益になります。
計画では、まずCiRAFから提供を受けた医療用iPS細胞から角膜内皮代替細胞を分化させます。
分化した細胞は、凍結ストックとして保存し、臨床研究の基準を満たす患者に対して移植手術を行います。
基準は、水ほう性角膜症患者の中で、少なくとも1回の角膜移植治療後の再発を経験した“水ほう性角膜症の重症患者”に対して行います。
今回の臨床研究の主な目的は、治療の有効性よりも、「手術に用いる移植細胞と、移植方法の安全性の確認」となります。
治療の効果が出る可能性も十分ありますが、まずは移植するための細胞と移植方法の安全性を実際にデータとして確認しないと一般化した治療にすることができないという判断から、安全性を臨床研究の優先事項としたのではないかと考えられます。
今回の臨床研究を行うグループは、慶応大学医学部眼科学教室研究部門に所属しています。
その中の「角膜生物学グループ」が今回の研究のコアですが、研究部門内には、老化生物学、眼光学をはじめとして、いくつかの研究グループが所属しています。
おそらくは、これらのチームも含めて、さまざまな角度から、この臨床研究を解析し、安全・安定が確保できる移植プロトコールを作り上げるのではないかと予想されます。
榛村重人准教授は元々は角膜移植の権威として知られた医師です。
さらに研究グループに所属している特任講師の羽藤晋博士が、2015年に株式会社セルージョンを立ち上げ、iPS細胞から角膜内皮代替細胞を作成する業務を請け負っています。
この会社は今後世界展開も視野に入れており、世界中で約1300万人の移植待機患者問題の解決を目標しています。
ビジネスとして動かすということは、医療においてはなじみのない一般の方は多いかもしれませんが、こうやってビジネスとして成立した場合は、国の方針などに左右されることなく医療が提供できることになります。
国の助成金、補助金を頼らずに、この治療方法を動かすことができれば、ある意味で「自立した医療」となるため、安定した治療を提供することが可能となります。
つまり、ビジネスとして動き始めているということは、実用化の土台が固められつつあると解釈できるので、かなり期待が持てる臨床研究といえるでしょう。