「見えるようになった」その言葉がもつ重み
2025年9月、NHKが報じたニュースは再生医療の歴史に新たな1ページを刻みました。
それは、iPS細胞を使った目の治療を受けた患者が、見え方の改善を実感したというものです。
この発言は、単なる主観的な感想ではなく、ヒトにおいてiPS細胞が感覚機能を回復させた初の証拠となる可能性を示しました。
患者は、加齢や疾患により網膜の機能が失われ、光を感じることが難しくなっていました。
従来の医療では進行を止めるのが限界で、一度損なわれた視覚を再び取り戻すことは不可能と考えられてきました。
しかし、移植後に「明暗の違いがわかる」「光を感じる」と話したことで、研究者たちは移植細胞が実際に機能している可能性に注目しました。
視覚とは、光が網膜で受け取られ、視神経を通じて脳に伝達されることで成立します。
したがって、光を再び感じ取れるようになったということは、移植された細胞が単に生着しただけではなく、神経回路の再接続を果たした可能性を示唆します。
これは、再生医療が「構造を修復する段階」から「機能を回復させる段階」へ進んだことを意味します。
視覚の仕組み
視覚のしくみは、外界の光を眼が受け取り、それを電気信号に変換して脳で「像」として認識する一連の過程です。
私たちが物を見るとき、まず光は物体に反射し、その反射光が角膜を通って眼球内に入ります。
角膜と水晶体は凸レンズのような働きを持ち、光を屈折させて眼の奥にある網膜に像を結びます。
網膜はカメラでいえばフィルムに相当し、光を感知する細胞が密集しています。
網膜には、桿体細胞(かんたい)と錐体細胞(すいたい)という2種類の視細胞があります。
桿体は主に暗所で働き、明暗や形を感じ取る能力に優れています。一方、錐体は明るい場所で働き、赤・緑・青の3種類があり、それぞれの刺激の組み合わせによって多様な色を認識します。
これらの視細胞が光を受けると、光エネルギーが化学反応に変換され、次に双極細胞・神経節細胞へと信号が伝わります。
神経節細胞の軸索が束ねられたものが視神経で、これが眼球の後方から脳へと伸びています。
左右の視神経は脳内の視交叉で一部が交差し、右視野の情報は左脳、左視野の情報は右脳に送られます。
その後、信号は外側膝状体を経由して後頭葉の視覚野に到達し、ここで初めて「見る」という知覚が成立します。
脳内では、網膜からの平面的な情報をもとに、形・奥行き・動き・色を統合して立体的な世界像を再構築します。
このように、視覚は単なる「光の感知」ではなく、眼と脳が協働して作り出す知覚現象です。もし網膜や視神経、あるいは脳の視覚野に障害が生じれば、光を感じても像として認識できなくなります。
つまり、「見る」とは光が入ることではなく、光情報を神経活動として理解する脳の働きなのです。
網膜色素上皮と視覚
網膜色素上皮(Retinal Pigment Epithelium:RPE)は、視覚の成立において極めて重要な役割を担う細胞層です。
RPEは網膜の最外層、すなわち光を受け取る視細胞(桿体・錐体)のすぐ下に一層をなして存在し、眼球の内壁を覆う脈絡膜と視細胞層の間に位置します。
この層は単層の上皮細胞から構成され、細胞内にはメラニン顆粒が豊富に含まれています。
メラニンは光を吸収し、過剰な反射や散乱を防ぐことで視細胞に届く光刺激を明瞭に保ち、視覚の鮮明さを支える働きをしています。
RPEの最も重要な機能の一つは、視細胞の外節の代謝と更新の支援です。
視細胞は日々、光刺激によって生じる代謝ストレスを受け、その先端部(外節)が絶えず再生・分解されています。
RPEはこの老廃物を取り込み分解する「貪食作用」を行い、視細胞の恒常性を維持しています。
また、RPEはビタミンA代謝にも深く関わり、光受容に必要な視物質ロドプシンの再合成(視覚サイクル)を支援しています。これにより、視細胞は繰り返し光刺激に応答することが可能になります。
さらに、RPEは血液網膜関門の一部を形成し、脈絡膜からの物質輸送を選択的に制御します。
これにより、視細胞の微小環境が一定に保たれ、神経組織としての安定性が確保されます。
また、RPEは成長因子(VEGFなど)を分泌し、網膜血管の維持や酸化ストレスへの防御にも寄与しています。
RPEが障害されると、視細胞は代謝支援を失い、次第に機能不全に陥ります。
代表的な疾患が加齢黄斑変性で、RPEの変性や萎縮により中心視力が失われます。
このため、RPEは視覚維持の根幹であり、iPS細胞を用いたRPE再生医療は、失明を防ぐための有力な治療法として注目されています。
網膜色素上皮(RPE)の再生と手術の仕組み
網膜色素上皮(Retinal Pigment Epithelium:RPE)の再生は、失明原因の上位を占める加齢黄斑変性(AMD)や網膜色素変性症などに対して根本的な治療を目指す再生医療の中心的テーマです。
RPEは、光受容体(視細胞)のすぐ下に位置する単層の上皮細胞層で、視細胞の代謝・老廃物の処理・光刺激応答に関わるビタミンAサイクルなど、視覚維持に不可欠な働きを担っています。
RPEが変性・脱落すると、視細胞は機能不全に陥り、結果として光を感じ取る力が失われます。
したがって、RPEを再生・置換することは、視覚を回復させるための本質的なアプローチといえます。
RPE再生の中核をなす技術が、人工多能性幹細胞(iPS細胞)を利用した細胞分化誘導です。
iPS細胞は、体細胞(皮膚や血液)に特定の因子を導入して作られる多能性細胞で、身体のあらゆる細胞型へと分化する能力を持っています。
このiPS細胞に適切な培養条件や成長因子を与えることで、胚発生過程を模倣しながら網膜前駆細胞 → RPE細胞へと分化させることができます。
誘導されたRPE細胞は、形態的には六角形のモザイク構造を持ち、メラニン顆粒を含んだ暗褐色を呈します。
機能的にも、視細胞外節の貪食作用やビタミンA代謝活性を示すことが確認されています。
これらの特性が得られた細胞は、品質検査(遺伝子発現・染色体安定性・腫瘍形成試験)を経て、臨床応用可能な状態へと選別されます。
単一の細胞をそのまま注入しても、RPE層のような秩序ある構造は形成されません。
RPEは視細胞の下に連続的なシート状に整列して機能するため、臨床応用では「RPE細胞シート」として作製する方法が採られています。
この工程では、培養皿上に生体適合性の高い支持膜(スキャフォールド)を設置し、その上に分化誘導したRPE細胞を均一に播種します。
数週間の培養により、細胞が整列・接着して単層を形成し、機能的なRPE組織が完成します。
支持膜にはポリイミドやParyleneなど、生体内で安定し、透明性の高い素材が用いられます。
これにより、移植後も光透過性を保ちながら、網膜下での固定が可能になります。
こうして作られたRPEシートは、顕微鏡観察で六角形の細胞配列や均一な色素沈着が確認されたものを選別し、手術直前まで無菌条件で保管されます。
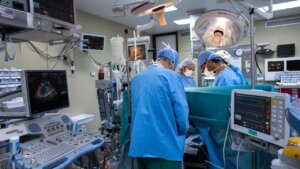
手術は顕微鏡下で行われ、硝子体手術(vitrectomy)の手技を応用します。
まず、眼球内の硝子体を除去し、視細胞層の下(網膜下腔)に微小な切開を加えて、シートを挿入できる空間を作ります。
この空間に、専用のインジェクターやピンセットを用いてRPEシートを慎重に挿入し、損傷部位の下に正確に配置します。
RPEは非常に薄く柔軟なため、折り曲げたり誤って位置をずらすと機能を失うおそれがあります。
そのため、手術中は眼圧や液流を精密に制御しながら、シートを静かに展開させる必要があります。
配置後は、生理的圧力によって自然に定着し、数日以内に視細胞層と密着して代謝支援を再開します。
移植されたRPEシートは、周囲の組織と結合して栄養供給や老廃物処理を担うようになります。
視細胞外節の貪食や視覚サイクルが再開すると、視細胞は再び光刺激に応答できるようになります。
臨床報告では、今回の報告も含めて光覚の回復や明暗識別の改善が見られた症例もあり、実際に「見える感覚が戻った」と感じた患者の声が報告されています。
ただし、回復の程度は視細胞の残存状況や網膜全体の損傷範囲に依存します。
RPEのみを再生しても、すでに視細胞が完全に失われている場合は機能回復は困難です。そのため、早期段階での治療介入が重要とされています。
RPE再生医療の課題としては、腫瘍化リスクの排除、免疫拒絶の回避、長期生着の安定化、手術の精密化などが挙げられます。
特に免疫適合性の問題は、自家由来iPS細胞では解決できますが、時間と費用がかかるため、HLA型を揃えたiPS細胞バンクを活用して他家移植を行う取り組みが進められています。
将来的には、RPEのみならず、視細胞や神経節細胞を含む三次元的な網膜オルガノイド移植へ発展する可能性もあります。
こうした技術の進歩により、失明を「運命」としない時代の実現が期待されています。
このように、iPS細胞から分化誘導したRPEをシート状に整形し、網膜下に移植する手術は、視細胞の代謝環境を再構築し、光応答の再生を可能にする革新的な治療法です。RPE再生は、視覚再建医療の中核として、今後さらに臨床応用が広がると考えられています。
今後の展望 — 視覚再建から全身再生へ
今後の展望として、iPS細胞を用いた視覚再建医療は、単なる「失明治療」を超えて、神経再生や感覚機能の回復を包括的に実現する医療へと発展していくことが期待されています。
今回の成果は、iPS細胞が実際にヒトにおいて「感覚機能」を取り戻すことを初めて示した点で、再生医学全体にとって画期的です。
これまでの再生医療は、皮膚や軟骨、心筋など構造的な組織の修復が中心でしたが、視覚のような複雑な神経機能の回復は、神経回路の再統合を伴うため極めて難しいとされてきました。
したがって、今回の成果は「感覚の再生」という新たな段階への扉を開いたといえます。
今後は、加齢黄斑変性(AMD)や網膜色素変性、糖尿病網膜症など、視細胞や網膜色素上皮(RPE)の変性を伴う疾患にも応用が期待されます。
これらはいずれも現在の医療では根治が難しく、進行すると失明に至る疾患ですが、RPEや視細胞を再生・置換することで、病変の進行を止めるだけでなく、失われた視覚機能の回復も可能となるかもしれません。
特に、iPS細胞を用いれば患者自身の遺伝的背景に合わせたオーダーメイド治療が可能であり、個別化医療の実現にもつながります。
さらに、近年急速に発展しているCRISPR-Cas9などの遺伝子編集技術を組み合わせることで、病因となる遺伝子変異を修正した上で細胞を再生・移植する「遺伝子補正再生医療」も構想されています。
これにより、単に機能を補うだけでなく、根本原因を取り除いたうえで再建することが可能となり、特定の遺伝性網膜疾患に対しても治療の道が開かれるでしょう。
また、術後には視覚の再獲得を脳が適応できるようにするためのリハビリテーションが重要になります。
新たに得た光刺激を脳が「像」として認識するには、神経可塑性を引き出す訓練が必要です。
さらに、AI(人工知能)による視覚補助デバイスや、網膜映像を解析して脳へ直接信号を送るブレイン・マシン・インターフェース(BMI)との連携も、機能回復を高める手段として注目されています。
将来的には、RPEや視細胞だけでなく、損傷した視神経や脳の視覚野に対しても再生技術が応用される可能性があります。
これは「見る」という体験を支える神経ネットワーク全体を再構築する試みであり、視覚再建を「部分修復」から「全体的な感覚再生」へと拡張するものです。
こうした多領域の連携研究が進めば、いずれ失明を「不可逆的」な状態とは考えない医療が実現し、科学が人間の感覚と尊厳を取り戻す新しい時代を迎えることになるでしょう。